Che cos’è il Lichen Sclerosus o Lichen Scleroatrofico (LSA)
Il Lichen Sclerosus (LS) o Lichen Scleroatrofico (LSA) è una malattia infiammatoria cronica della cute dell’area genitale (lichen vulvare, lichen sclerosus glande) talvolta con coinvolgimento perianale. Non è ancora nota la causa ma è ormai accettato che si tratti di una patologia autoimmune che comporta un assottigliamento dell’epidermide, una degradazione delle fibre elastiche ed una sclerosi del derma.
Come si presenta il Lichen Sclerosus – Lichen Sclerosus foto
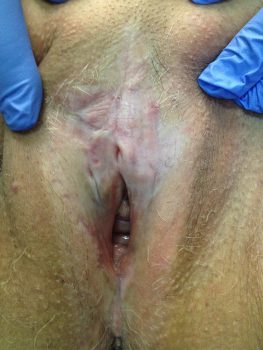
La cute interessata da questa malattia infiammatoria diventa molto fragile, ha tendenza a lacerarsi e perde di elasticità. Sebbene sia una malattia cronica il trattamento può migliorare molto la qualità di vita se la diagnosi viene fatta precocemente. Il ritardo diagnostico (vedi Diagnosi del Lichen Sclerosus) e i trattamenti inadeguati si associano alle forme più gravi e difficili da curare (vedi anche Lichen Sclerosus Cura).
Quando compare il Lichen Sclerosus? Epidemiologia
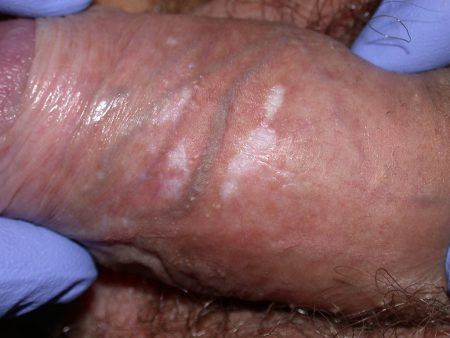
Il Lichen Scleroatrofico è considerato una patologia rara (1,7% delle pazienti ginecologiche) per la bassa incidenza, ma è anche una patologia sottostimata perché nascosta o non riconosciuta: le pazienti, infatti, talvolta considerano i sintomi del Lichen Sclerosus correlati alla menopausa. Le donne sono colpite più spesso degli uomini (F:M=6:1) con 2 picchi di età: nell’infanzia e dopo la menopausa. Gli uomini sono invece colpiti tra i 30 e i 50 anni.
Come si manifesta il LSA? Clinica
Lichen sclerosus sintomi iniziali
Il lichen sclerosus genitale si manifesta in modo esclusivo all’area genitale inizialmente con chiazze atrofiche, biancastre e asintomatiche che possono restare inosservate anche per anni.
In seguito compare prurito, soprattutto in sede vulvare, o dolore a seguito dei rapporti sessuali in corrispondenza di piccole ragadi parallele al prepuzio o alla forchetta vulvare (vestibolo posteriore), alle piccole labbra o all’ano. La cute si presenta fragile, talvolta erosa o con piccole ecchimosi e nelle fasi più avanzate della malattia può apparire ispessita. In fase avanzata possono insorgere modificazioni anatomiche che, se non trattate per tempo, divengono irreversibili: fimosi, stenosi del meato uretrale, riduzione dell’introito vulvare, copertura del clitoride e scomparsa delle piccole labbra.
Come si riconosce il Lichen Sclerosus? Diagnosi
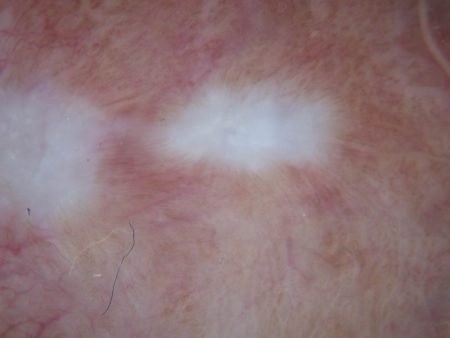
La diagnosi di LSA è agevole nelle fasi avanzate e si basa sull’osservazione clinica e sulla dermatoscopia, tecnica non invasiva che spesso permette di evitare la biopsia. Nelle fasi iniziali, in cui i segni clinici sono minimi, o nel sospetto di tumore insorto su LSA la diagnosi deve essere confermata dalla biopsia cutanea con referto istologico.
Come evolve nel tempo il LSA? Prognosi
Il LSA è una malattia cronica che decorre in modo più o meno grave alternando periodi asintomatici di stabilità a riacutizzazioni periodiche con prurito o dolore. Queste ultime, se non trattate, possono evolvere in modificazioni anatomiche irreversibili: fimosi, stenosi del meato/vestibolo, incarceramento del clitoride.
Il Lichen Scleroatrofico può degenerare in tumore? Rischio di tumore
Il LSA è il principale fattore di rischio per il tumore del pene o della vulva (50%) seguito dalle infezioni da HPV ad alto rischio oncogeno. Fortunatamente solo una piccola percentuale di LSA evolve a carcinoma squamocellulare (< 5%) e generalmente nell’età avanzata (1). Per ridurre questo rischio i pazienti affetti da LSA dovrebbero eseguire visite di controllo periodiche per una scoperta precoce della trasformazione tumorale. Il sospetto clinico di tumore su LSA deve sempre essere confermata da una biopsia cutanea con esame istologico. I tumori con prognosi infausta sono quelli diagnosticati tardivamente per trascuratezza e sottovalutazione del rischio da parte di pazienti e/o medici non informati.
Lichen Sclerosus come si cura. Quali sono le terapie e le cure per il lichen sclerosus
Il Lichen Sclerosus si cura con farmaci locali, farmaci sistemici, con il lipofilling, con l’intervento chirurgico e con l’innovativa terapia con laser CO2.
Dal lichen sclerosus si guarisce in modo non definitivo. Sebbene non sia ancora possibile ottenere una guarigione definitiva il LSA può essere trattato con buoni risultati grazie alle nuove terapie (per esempio il laser CO2). Gli obiettivi della terapia sono l’alleviamento del prurito, la regressione delle ferite provocate dai rapporti, la prevenzione delle modificazioni anatomiche e la riduzione del rischio di tumore.
Farmaci locali per la cura del Lichen Scleroatrofico
I corticosteroidi ultrapotenti sono tuttora il golden-standard della terapia iniziale. Questi farmaci sono efficaci nel controllo delle forme lievi anche per molti anni ma a lungo andare si può sviluppare una resistenza al farmaco o un peggioramento dell’atrofia. I corticosteroidi sono purtroppo inutili nelle forme avanzate con esiti cicatriziali Il testosterone topico, usato molto in passato nelle donne, attualmente non è più raccomandato. Nel mantenimento sono raccomandate creme emollienti e biancheria intima di seta.
Farmaci sistemici
Nella cura del lichen sono stati utilizzati soprattutto retinoidi, ciclosporina e metotrexate con una modesta efficacia: questi farmaci sono riservati alle forme più gravi e il loro uso è limitato dagli effetti collaterali a lungo termine.
Il laser CO2 per la cura del Lichen Sclerosus
L’impiego del laser è l’ultima novità nella terapia del LSA con risultati molto promettenti e rapidi (2) grazie all’utilizzo del laser CO2 in modalità frazionata. Il trattamento provoca numerose microlesioni nelle aree trattate (microporazione) grazie all’uso del manipolo a scanner. Il processo di guarigione attiva i fibroblasti verso la produzione, la riorganizzazione e il riequilibrio delle fibre collagene ed elastiche e induce la sintesi di acido ialuronico e protidoglicani della cute genitale interessata. La rigenerazione tissutale così indotta è un processo lento che dura diverse settimane ma i miglioramenti si avvertono già dalla prima seduta. Si eseguono cicli di 3 sedute a cadenza bimestrale seguite da un mantenimento annuale. Il trattamento si può eseguire dopo anestesia topica con creme o iniezioni locali. Dopo la seduta l’area trattata apparirà infiammata nei primi giorni e dovrà essere medicata con creme lenitive per una settimana Il trattamento laser può essere combinato anche con l’applicazione di PRP in gel o di corticosteroidi (Laser Enhanced Drug Delivery).
PRP/Lipofilling
L’utilizzo dei fattori di crescita contenuti nel plasma ricco piastrine (PRP) e nelle cellule mesenchimali di origine adiposa (lipofilling) costituiscono la chirurgia rigenerativa. Il principio è di ridurre l’infiammazione e riparare il danno tessutale indotto dal LS, ulcere e cicatrici, attraverso la rigenerazione tessutale grazie alle cellule staminali totipotenti e ai fattori di crescita (3)
Chirurgia
La chirurgia nell’uomo mira a correggere le alterazioni irreversibili del prepuzio (fimosi) con la circoncisione e del meato uretrale (stenosi) con la meatoplastica. Nella donna si può intervenire sul restringimento dell’introito vulvare (stenosi vestibolare) con vulvo-vagino plastica da riservare ai casi più gravi. La chirurgia non è sempre definitiva, ad eccezione della circoncisione, e vi possono essere recidive
BIBLIOGRAFIA
- Evidence-based (S3) Guideline on anogenital Lichen sclerosus. Kirtschig,1,2,* et al. JEADV 2015, 29, e1-e43.
- ACOG Committee Opinion No. 509: Management of vulvar intraepithelial neoplasia. Committee on Gynecologic Practice of American College Obstetricians and Gynecologists. Obstet Gynecol. 2011 Nov;118(5):1192-4
- A randomized double-blind placebo-controlled trial of autologous platelet-rich plasma intradermal injections for the treatment of vulvar lichen sclerosus. Goldstein AT et al. J Am Acad Dermatol. 2019 Jan 11
